Ein Schwangerschaftsdiabetes ist eine Glucosetoleranzstörung oder (seltener) ein neu auftretender Diabetes in der Schwangerschaft. Lange war der Test auf Schwangerschaftsdiabetes etwas, was gesetzlich versicherte Schwangere selbst bezahlen mussten – mit der Folge, dass in bevölkerungsweiten Erhebungen zuweilen mehr Schwangere aus den oberen Sozialstatusgruppen einen Schwangerschaftsdiabetes aufwiesen als solche aus den unteren Sozialstatusgruppen, obwohl Studien gezeigt hatten, dass wie so oft auch hier das Risiko steigt, je niedriger der Sozialstatus ist. Seit einigen Jahren gehört ein Screening auf Schwangerschaftsdiabetes zum Routineangebot der Vorsorgeuntersuchungen und wird für alle gesetzlich Versicherten von den Krankenkassen bezahlt. Vermutlich ist jetzt der Sozialgradient auch in bevölkerungsweiten Erhebungen erwartungskonform, ich habe aber noch nicht in neuere Daten gesehen.
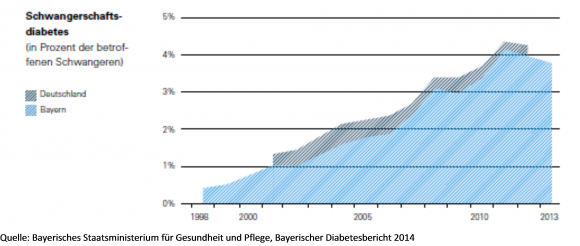
Bei etwa 4 % der Schwangeren* wird ein Schwangerschaftsdiabetes diagnostiziert, die Zahlen sind in den letzten Jahren mit zunehmender Sensibilisierung der Ärzte und der Schwangeren deutlich angestiegen.
Das Screening auf Schwangerschaftsdiabetes wurde eingeführt, weil er mit gesundheitlichen Risiken für den Fötus und die Mutter verbunden ist. Beispielsweise kann es zu Reifungsstörungen wichtiger Organe kommen, häufiger ist ein unerwünschtes Größenwachstum des Kindes die Folge. Nach der Schwangerschaft verschwindet der Schwangerschaftsdiabetes in der Regel wieder, aber die Mutter hat z.B. ein erhöhtes Risiko, später einen Typ-2-Diabetes zu entwickeln. Wird ein Schwangerschaftsdiabetes festgestellt, wird meist eine Ernährungsumstellung empfohlen, in nicht wenigen Fällen aber auch eine Insulinbehandlung.
Unter anderem daran, dass oft schon bei vergleichsweise geringen Überschreitungen der Grenzwerte des Blutzuckers eine Insulinbehandlung empfohlen und auch eingeleitet wird, entspinnt sich inzwischen, z.B. gestern in der ZDF-Sendung „Frontal 21“, neue Kritik am Screening auf Schwangerschaftsdiabetes, denn die Insulinbehandlung kann auch negative Effekte für den Fötus haben, z.B. Wachstumsverzögerungen. Eine „alte“ Kritik am Screening ist, dass es zu viele Schwangere zu Patientinnen macht, die Schwangerschaft weiter medikalisiert und ein Teil der betroffenen Schwangeren unnötig behandelt wird.
Ob hier also zu viel des Guten getan wird, und falls ja, was wäre stattdessen zu tun?
—-
* Nachtrag 9.2.2016:
Die Daten für 2015 sind, wie ich gerade sehe, beim IQTIG auch schon online: 4,95 %.




Kommentare (53)