Der Tod kostet das Leben, das steht fest. Aber was kostet das Altern? Der demografische Wandel, so liest man oft, ist dadurch gekennzeichnet, dass wir immer älter werden, in der Folge im Durchschnitt auch mehr Krankheiten bekommen, was wiederum zu höheren Kosten im Gesundheitswesen führt. Und manchmal liest man dann, dadurch drohe eine Kostenexplosion im Gesundheitswesen.
So plausibel das klingt: Es ist nicht so einfach. Richtig ist, dass die Menschen hierzulande immer älter werden, dass mit dem Alter das Krankheitsrisiko zunimmt und dass die Gesundheitsausgaben im Alter höher sind als in der Jugend.
Die mittlere Lebenserwartung der Männer liegt in Deutschland bei 78,2 Jahren, die der Frauen bei 83,1 Jahren und die fernere Lebenserwartung, wenn man das 65. Lebensjahr erreicht hat, beträgt bei den Männern noch 17,7 Jahre, bei den Frauen 20,9 Jahre und selbst die hochaltrigen 80-Jährigen dürfen im Schnitt noch mit weiteren fast 10 Jahren rechnen. Diesen Berechnungen des Statistischen Bundesamtes liegen sog. Periodensterbetafeln zugrunde. Basis sind dabei die realen altersspezifischen Sterbewahrscheinlichkeiten im Zeitraum 2013/2015. Da die Sterbewahrscheinlichkeiten in den nächsten Jahren z.B. durch den medizinischen Fortschritt weiter sinken, wird die tatsächliche Lebenserwartung noch höher liegen. Versicherungen kalkulieren daher mit Generationensterbetafeln, bei denen künftige Veränderungen der Sterbewahrscheinlichkeiten geschätzt werden.
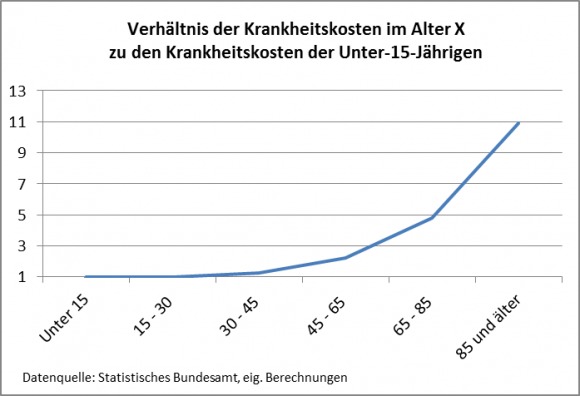
Mit dem Alter steigt bekanntlich das Krankheitsrisiko. Zudem kommt es im Alter vermehrt zu Multimorbidität, also dem gleichzeitigen Auftreten mehrerer Krankheiten. Fast zwei Drittel der Über-65-Jährigen haben 3 oder mehr chronische Erkrankungen. Das macht sich bei den Krankheitskosten bemerkbar: Der Krankheitskostenrechnung des Statistischen Bundesamtes zufolge verursacht die Altersgruppe 85 und mehr ca. das 11-fache an Krankheitskosten wie die Unter-15-Jährigen.
So weit, so gut, aber im Anschluss daran gilt es einiges zu bedenken:
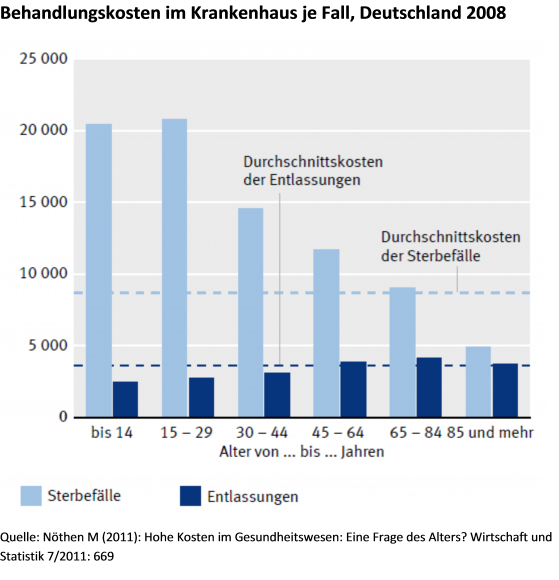
Gesundheitsökonomen diskutieren seit einigen Jahren die sog. „Sterbekostenthese“. Sie geht von der Beobachtung aus, dass Behandlungen kurz vor dem Tod besonders teuer sind. Wenn man einfach nur die Gesundheitsausgaben nach Alter betrachtet, vermischt man die Kosten der Behandlung Älterer und die Kosten der Behandlung Sterbender. Daraus ergibt sich erst einmal ein Cave, von den höheren Gesundheitsausgaben im Alter prognostisch direkt auf steigende Ausgaben durch den demografischen Wandel zu schließen. Zumindest die Sterbekosten fallen dann nur später an.
Trotzdem verursachen Menschen, wenn sie immer älter werden, mehr Ausgaben, einfach weil sie während eines längeren Lebens auch öfter krank werden können. Aber wie sich das volkswirtschaftlich niederschlägt, ist unklar. Das hängt nämlich davon ab, ob die Menschen die gewonnenen Jahre eher krank oder gesund erleben und ob es gelingt, durch Prävention die Zeiten von Krankheit und Pflegebedürftigkeit am Ende des Lebens zu komprimieren. In den Gesundheitswissenschaften werden dazu unterschiedliche Szenarien diskutiert. Die „Kompressionsthese“ geht davon aus, dass wir länger gesund bleiben, die „Medikalisierungsthese“ davon, dass das längere Leben zu mehr Krankheit führt. Welche These zutrifft, lässt sich bisher anhand empirischer Daten nicht eindeutig sagen.
Hinzu kommt noch ein Punkt: Die Sterbekosten sinken im höheren Alter. Das hat damit zu tun, dass man bei Menschen, die mit 50 oder 60 Jahren an einer schwerer Krankheit leiden, häufiger von der Möglichkeit ausgeht, sie noch durch eine intensive medizinische Behandlung retten zu können als bei einem 95-Jährigen.
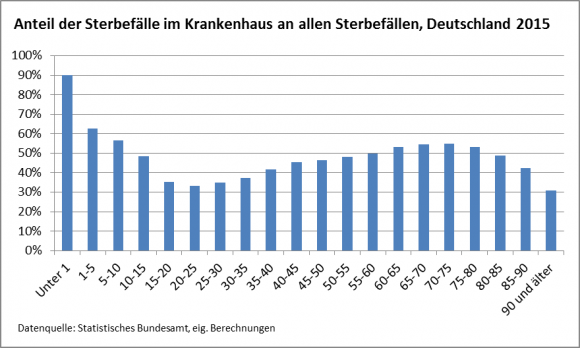
Möglicherweise ist der Effekt sinkender Sterbekosten, wenn man nicht nur den Krankenhausbereich betrachtet, sondern das Versorgungssystem insgesamt, sogar noch ausgeprägter, weil Sterbende im höheren Alter – verglichen mit jüngeren Sterbenden – seltener im Krankenhaus und häufiger in Heimen und durch ambulante Dienste versorgt werden.
Aus volkswirtschaftlicher Perspektive erschweren noch weitere Faktoren die Abschätzung der künftigen Kostenentwicklung im Gesundheitswesen: Beispielsweise sind Effekte der Prävention, therapeutische Durchbrüche bei Krebs oder Demenz sowie die Preise für therapeutische Ressourcen zumindest langfristig kaum abschätzbar.
Und ein ganz wichtiger Aspekt ist aus ökonomischen Analysen ohnehin nicht abzuleiten: Die Betreuung von Sterbenden ist nicht nur eine ökonomische Frage und vor allem darf sie kein ökonomisches Optimierungsproblem sein – was sie leider viel zu oft ist. Die PEG-Sonde etwa zur pflegerisch einfacheren Ernährung von schwerst Demenzkranken kurz vor dem Tod ist inhuman. Ebenso sollten Sterbende im Krankenhaus nicht als ultimative Herausforderung für die Intensivmedizin betrachtet werden. Aus vielen Gründen wird bei Sterbenden, auch hochaltrigen Sterbenden, zu häufig noch einmal „alles versucht“. Für viele Ärzte ist es wohl schwer, dem Unvermeidbaren seinen Lauf zu lassen. Allzu leicht bleibt dann eine den Bedürfnissen der Sterbenden angemessene palliative Betreuung auf der Strecke. Im Umgang mit Sterbenden kann medizinisch weniger zu tun, mehr sein – wenn man dafür das Richtige tut.
————————–
Quellen, und zum Weiterlesen:
• Bickel H (1998): Das letzte Lebensjahr. Eine Repräsentativstudie an Verstorbenen I. Wohnsituation, Sterbeort und Nutzung von Versorgungsangeboten. Zeitschrift für Gerontologie und Geriatrie 31(3): 193-204.
• Borasio GD (2011): Über das Sterben. München.
• Felder S (2008): Im Alter krank und teuer? Gesundheitsausgaben am Lebensende. GGW 8(4): 23-30.
• Nöthen M (2011): Hohe Kosten im Gesundheitswesen: Eine Frage des Alters? Wirtschaft und Statistik 7/2011: 665-675.




Kommentare (27)