Die so „trainierten“ T-Zellen in behandelten Mäusen konnten selbst gut etablierte, wachsende Tumoren abtöten; die Mäuse überlebten deutlich länger und der Effekt trat ein, obwohl die Mikroumgebung von Tumoren üblicherweise den Angriff des Immunsystems auf den Tumor verhindert.
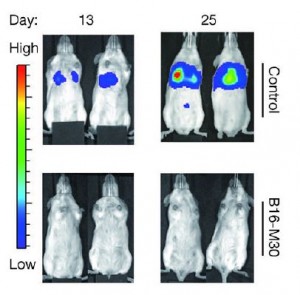
Melanome (farbig) nach 13 (links) und 25 (Tagen) in Mäusen, die einen Impfstoff erhielten (unten) bzw. nicht erhielten (oben), der ein einziges CD4-Zell-aktivierendes Oberflächenprotein hervorbringt; aus [1]
__
Referenz:
[1] Kreiter, S., Vormehr, M., van de Roemer, N., Diken, M., Löwer, M., Diekmann, J., … & Tadmor, A. D. (2015). Mutant MHC class II epitopes drive therapeutic immune responses to cancer. Nature, 520(7549), 692-696.



Kommentare (24)