Krebs ist eine Krankheit, die untrennbar mit der genetischen Natur unserer Zellen, der Beschaffenheit unserer DNA und den Prinzipien der Evolution verbunden ist.
Eine Tumorzelle verhält sich gewissermaßen wie eine sehr ursprüngliche, “wilde” Zelle. Eigentlich ist alles, was eine Zelle “will”, zwei Zellen zu werden. Eine Zelle ist ja letztlich nur ein Behälter für Replikatoren (Gene bzw. DNA-Abschnitte), die durch Millionen Jahre währende Selektion auf möglichst effiziente Vermehrung eingestellt wurden. Das Durchbrechen der Maßnahmen innerhalb eines organisierten, differenzierten Organismus’, die diesen “Drang” zur Teilung, zur Vervielfältigung einschränken und steuerbar machen, stellt eigentlich nur eine Umorientierung weg vom Allgemeinwohl (Organismus) hin zum Wohl des Einzelnen (Krebszelle) dar. Das ist einer der Gründe, warum Krebs so schwer zu bekämpfen ist, ohne den Rest- bzw. Wirtsorganismus mit zu schädigen, denn das große Problem ist nach wie vor, daß die Krebszelle, im Gegensatz zu z.B. Bakterien, kein Fremder/s von außen ist. Sie ist und bleibt eine Körperzelle, nur eben eine, die den ursprünglichsten biologischen Imperativ der Einzeller und aller „egoistischen“ Replikatoren wiederentdeckt, bzw. dem Imperativ zur Kooperation übergeordnet hat. Krebs ist damit eine nahezu unausweichliche Konsequenz unseres biologischen Soseins und während ein Einzeller z.B. keinen Krebs bekommen kann, wird irgendwann jeder Mensch daran erkranken, falls er nicht vorher an etwas anderem stirbt.
Mit dieser letzten Folge will ich diese Serie zu Krebs abschließen und noch einige übrig gebliebene Punkte ansprechen, die interessant sind und für die Entstehung und den Verlauf von Krebs eine Rolle spielen, in den sechs vorigen Folgen aber nicht angesprochen wurden, in denen ich versucht habe, die sechs wichtigsten Kennzeichen oder Prinzipien dieser rätselhaften und faszinierenden Krankheit zu erklären und zu verdeutlichen, wie viele Sicherheitsbarrieren im Körper gegen die Entartung seiner Zellen errichtet sind und auf wie vielfältige Weise Tumorzellen eben diese Barrieren zu überwinden lernen. Zur Illustration der Kennzeichen und ihres möglichen Zusammenwirkens hatte ich eine Auto-Analogie ersonnen, bei der jedem Kennzeichen eine Störung oder Überwindung eines Sicherheitsmechanismus’ entspricht, wessen fatale Folge letztlich der (tödliche) Unfall ist.
Zusätzlich zu den sechs Kennzeichen gibt es noch zwei den Krebs „begünstigende Eigenschaften“ von Krebszellen und ihrem Umfeld, die ich kurz erwähnen möchte. +
Genetische Instabilität: die Entstehung der sechs Kennzeichen hängt maßgeblich von einer Reihe von Veränderungen (z.B. Mutationen) des Genoms der Krebszellen ab. Bestimmte genetische Veränderungen verleihen einer Zelle und deren Abkömmlingen selektive Vorteile, so daß nach und nach ihr Anteil in der Population von Tumorzellen wächst. Damit wird genetische Instabilität selbst zu einem selektiven Vorteil, der Krebsentstehung und –progression fördert. In gesunden Zellen gibt es mehrere, komplexe und zusammenwirkende Systeme zur Überwachung und Reparatur des Genoms, so daß sich nur sehr wenige Mutationen (die ja spontan entstehen) konsolidieren können. In Tumorzellen ist die Mutationsrate gewöhnlich deutlich erhöht. Die Zellen erreichen dies durch eine Erhöhung der Empfindlichkeit gegenüber mutagenen Substanzen und/oder durch die Störung einer oder mehrerer Komponenten der oben genannten Genom-Überwachungs- und Kontrollsysteme. Eines der Kennzeichen, die Resistenz gegen Apoptose, spielt hier natürlich mit hinein, da so verhindert wird, daß eine (werdende) Krebszelle, deren Genom schon stark beschädigt, also mutiert ist, durch den programmierten Zelltod zerstört wird. Man kennt inzwischen eine ganze Reihe von Defekten, die Komponenten auf allen Wirkebenen der Genomüberwachungssysteme betreffen: Detektion von DNA-Schäden, Aktivierung von Reparaturmechanismen, Durchführung von DNA-Reparaturen sowie Inaktivierung oder Abfangen mutagener Substanzen, bevor sie die DNA beschädigen können. Aber auch der Verlust von Telomeren, den wir schon in der Folge zur Unsterblichkeit kennengelernt haben, muß hier als Effekt, der genomische Instabilität fördert, genannt werden. Das in sehr vielen verschiedenen Arten von Tumoren wiederkehrende Muster von Schäden und Inaktivierung von Teilen der Systeme für Überwachung und Instandhaltung des Genoms unterstreicht also die Rolle der genomischen Instabilität als begünstigende Eigenschaft von Krebs. Besonders tückisch ist hierbei, daß sich dieses Merkmal selbst verstärkt: je mehr Schäden und Mutationen das Genom einer Krebszelle ansammelt, desto schlechter funktionieren die Überwachungs- und Instandhaltungssysteme, was die Rate, mit der Mutationen entstehen und sich konsolidieren, wiederum erhöht und so fort.
Tumorfördernde Entzündungsreaktionen: Über die Mikroumgebung von Krebszellen und deren wichtigen Einfluss auf Entstehung und Progression von Krebs habe ich bereits in der Folge zur Gefäßneubildung gesprochen. Insbesondere Wechselwirkungen mit Zellen des Immunsystems, die in verschiedenen Mengen nahezu in jedem Tumor zu finden sind, spielen eine wichtige Rolle und im Zentrum des Interesses steht die durch diese Zellen vermittelte Entzündungsreaktion. Lange Zeit dachte man, daß es sich dabei vor allem um den Versuch des Immunsystems handelt, den Tumor zu zerstören und in der Tat ist es für Tumorzellen sehr wichtig, den Angriffen der Immunantwort zu entgehen. Doch die Entzündungsreaktion in und bei Tumoren hat auch eine dunkle, paradoxe Seite: sie beschleunigt die Krebsentstehung und –progression und vor allem die Aktivität der angeborenen Immunkomponente hilft neu entstandenen Krebszellen dabei, einige der sechs Kennzeichen zu entwickeln, indem sie bestimmte bioaktive Moleküle in der Mikroumgebung des Tumors freisetzt, darunter Wachstumsfaktoren, die die Zellteilung fördern, Überlebensfaktoren, die die Apoptose einschränken, sowie proangiogene Faktoren und die extrazelluläre Matrix modifizierende Enzyme, die Gefäßneubildung, Gewebeinfiltration und Metastasierung begünstigen [1,2]. In einigen Fällen konnte gezeigt werden, daß Entzündungsprozesse schon in den frühesten Anfangsstadien von Tumoren feststellbar waren und eine maßgebliche Rolle bei der Entwicklung früher Neoplasien in ausgewachsene Tumoren spielen [3,4]. Die Entzündungsprozesse können sogar die oben schon eingeführte „begünstigende Eigenschaft“ der genetischen Instabilität fördern, indem bestimmte Entzündungszellen Chemikalien wie reaktive Sauerstoffspezies ausscheiden, die die DNA beschädigen und hochgradig mutagen sind [5].
Wichtig für das Verständnis von Krebs ist, sich einen Tumor nicht, wie es früher üblich war, als undifferenzierte Masse identischer Zellen vorzustellen, sondern als hochkomplexe Struktur, die wie ein eigenes kleines (oder nicht mehr so kleines) Organ aus zahlreichen verschiedenen individuellen Zelltypen aufgebaut ist.
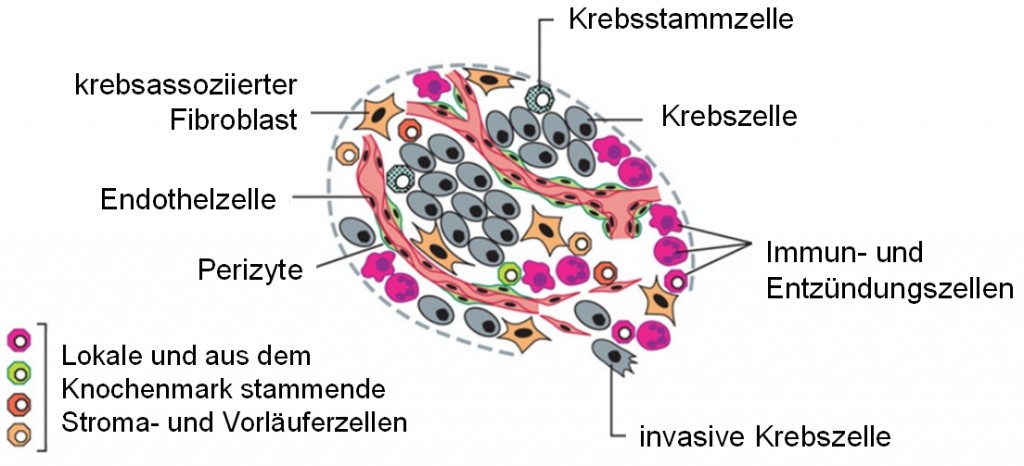
Die Zellen der Tumor-Mikroumgebung
Die meisten soliden Tumoren setzen sich aus einer Ansammlung verschiedener Zelltypen zusammen
(Quelle: modifiziert nach Hanahan & Weinberg, 2011)
Und dieses „Organ“ schwebt nicht im luftleeren Raum, sondern ist eingebettet in die bereits erwähnte Tumor-Mikroumgebung, als das direkt umgebende, selbst zwar nicht maligne Gewebe, welches der Tumor manipulieren und nach seinen Bedürfnissen formen kann.
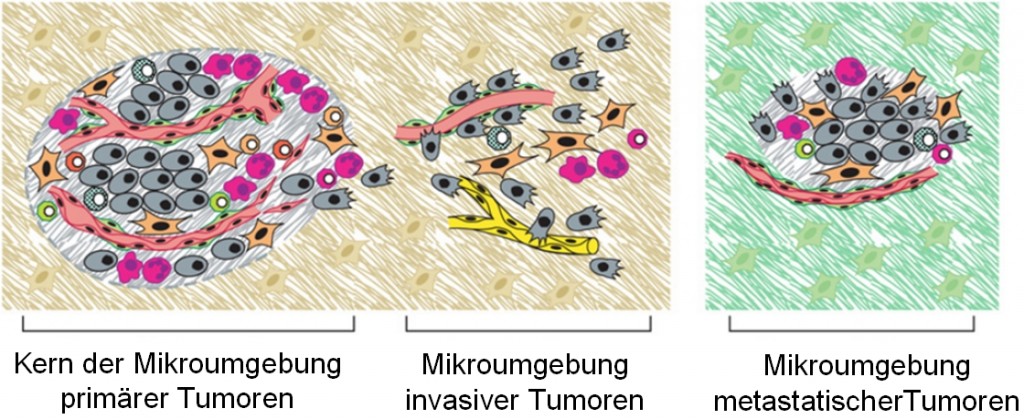
verschiedene Tumormikroumgebungen
Die verschiedenen Zelltypen im Tumor generieren eine Abfolge von Tumor-Umgebungen, abhängig vom Entwicklungsgrad des Tumor, die sich verändern von primär über invasiv bis zu metastatisch
(Quelle: modifiziert nach Hanahan & Weinberg, 2011)
Auf einen besonders wichtigen Krebszelltypus, die Krebsstammzelle, möchte ich noch etwas näher eingehen, da auf diesem Konzept eine einflussreiche Theorie zur Krebsentstehung aufbaut, die in den 90er Jahren vorgestellt wurde, als man langsam begann, die enorme Heterogenität von Tumoren zur Kenntnis zu nehmen. Krebsstammzellen stellen demnach gewissermaßen das Fundament eines Tumors dar, indem sie ihn initiieren und seine Progredienz vorantreiben. Sie tragen die Mutationen in Onkogenen und Tumor-Suppressorgenen, welche Krebs als genetische Erkrankung definieren.
Die Existenz von Krebsstammzellen (CSC) kann zwar noch nicht als sicher erwiesen gelten, die bisher erbrachten Belege sind jedoch recht überzeugend und man geht inzwischen davon aus, daß Krebsstammzellen in vielen wenn nicht den meisten Tumoren, zwar stark unterschiedlich häufig, vorkommen. Die Existenz von CSC wurde erstmals für (nicht-solide) Tumoren des blutbildenden Systems, die Leukämien auslösen, angenommen. Später wurden sie auch in soliden Tumoren beschrieben. Ihre Bezeichnung rührt daher, daß sie sich viele Eigenschaften, z.B. an ihrer Oberfläche ausgeprägte Proteine und Teile ihres Genexpressionsprofils mit normalen Stammzellen teilen. CSC sind dabei definiert durch ihre Fähigkeit, neue Tumoren hervorzubringen, wenn sie allein in eine Versuchsmaus eingesetzt werden [6]. Sie können sich sowohl selbst erneuern (also gleichartige Kopien von sich erzeugen) also auch stärker differenzierte Tochterzellen hervorbringen, die später die Hauptmasse eines Tumors ausmachen. Ihr eigentlicher Urspurung ist noch nicht geklärt und seit ihrer ersten Beschreibung wird intensiv an CSC, ihrer Entstehung, phänotypischen Plastizität und ihrem Einfluss auf Verhalten, Progression, Metastasierung und Ausbildung von Therapieresistenzen bei Tumoren geforscht und um nicht den Rahmen zu sprengen, muß ich mich hier damit bescheiden, zumindest das Konzept vorgestellt zu haben.
Ausblick
Krebs ist eine sehr verbreitete Krankheit, deren Häufigkeit in einer alternden Gesellschaft immer noch zunehmen wird. Als erhebliche epidemiologische Komplikation könnte sich zudem die Volkskrankheit Übergewicht erweisen, da sich inzwischen die Befunde mehren, die einen Zusammenhang zwischen Adipositas und verschiedenen Formen von Krebs belegen. Eine Hochrechnung für die USA geht von einer halben Million zusätzlicher Krebserkrankungen im Zusammenhang mit Fettleibigkeit bis zum Jahr 2030 aus! Erst seit kurzem hat man begonnen, die Mechanismen zu verstehen, die diesen Zusammenhang begründen [7,8]. Fettleibigkeit stört demnach u.a. die Funktion der Adipozyten im Energiestoffwechsel, was Entzündungsreaktionen (s.o.) auslösen kann und wichtige zelluläre Signalwege beeinträchtigt. Außerdem verursacht Fettleibigkeit Veränderungen der Insulinsignalwege und die Deregulation des Lipidstoffwechsels, was beides die Entwicklung von Krebs begünstigen kann.
Dank intensiver Forschung und der Umsetzung ihrer Ergebnisse in therapeutische Ansätze haben sich die Chancen, eine Krebserkrankung zu überleben oder zumindest die Überlebenszeit mit einem Tumor stark erhöht. Dennoch sind wir von der zuverlässigen Heilung, ja selbst der nebenwirkungs- und belastungsarmen Behandlung der meisten Tumoren noch weit entfernt. Es gibt aber immer wieder und aus verschiedenen biomedizinischen Forschungsrichtungen Signale, die Anlass zur Hoffnung geben und zum Abschluß dieses Artikels möchte ich ein wenig den Blick über den Forschungshorizont streifen lassen und einige dieser Ansätze kurz erwähnen:
Als micro-RNA-Fan brauche ich dabei gar nicht in die Ferne zu schweifen, denn zu meiner Freude kommen viele Ideen und Konzepte aus der micro-RNA-Forschung. Kein Wunder, denn die Rolle von miRNAs (Stichwort: onco-miR) bei der Entstehung und Progression verschiedener Tumore ist inzwischen gut erforscht. Micro-RNAs eignen sich daher sowohl als diagnostische Marker für die (Früh)Erkennung verschiedenster Tumore als auch als therapeutische Ziele oder sogar Therapeutika. Ein Beispiel für letzteres findet sich am Ende des Artikels zur Metastasierung.
Andere Forscher, wie J. Bradner, sind überzeugt, daß epigenetische Techniken therapeutische Erfolge erzielen können. Epigenetische Modifikationen an der DNA weisen die Zelle an, wie sie die in der DNA codierte Information interpretieren müssen, wodurch die Identität der Zelle, als Muskel- oder Blut oder eben als Krebszelle definiert wird. Es gibt inzwischen zahlreiche Befunde, die auf die Rolle epigenetischer Fehlregulation in Krebszellen hinweisen und Bradners Idee ist, ein Medikament herzustellen, das die epigenetischen Markierungen der entarteten Zellen repariert, so daß diese „vergessen“, daß sie eigentlich Krebszellen sind und sich nicht mehr wie unkontrollierte Krebszellen verhalten. Als Ziel seines therapeutischen Ansatzes hat er vor allem das Protein Myc im Auge, das bei bis zu 70% aller Tumoren eine wichtige Rolle spielt, das aber von bisher eingesetzten Medikamenten nicht erreicht werden kann. Daß seine Methode im Prinzip funktioniert, hat er bereits an Mausmodellen für das Mutiple Myelom gezeigt [9] und auch andere Gruppen, denen er seinen Wirkstoff, genannt JQ1, zur Verfügung stellte, wiesen dessen therapeutische Wirkung gegen Krebs nach [10].
Aber auch die „klassische“ Pharmazie ist noch keineswegs am Ende. Mit immer besseren Screening-Techniken können immer häufiger neue und vielversprechende Wirkstoffe aus vielen Tausenden von Testsubstanzen entdeckt, analysiert und zunächst an Tiermodellen erprobt werden. Ein aktuelles Beispiel stellt EBC-46 dar, ein Diterpen-Ester, dessen Injektion in Hauttumoren bei Mäusen nicht nur eine bemerkenswert schnelle Zerstörung der Geschwulst, sondern auch eine echte Heilung der Mäuse bewirkte [11]. In der Zukunft lassen sich diese modernen Screening-Verfahren möglicherweise mit den Ergebnissen von NGS-Analysen individueller Tumoren (s.u.) integrieren und so könnten individuelle Wirkstoffe gegen einzelne Tumoren identifiziert werden.
Sogar Mathematiker haben sich dem Kampf gegen den Krebs verschrieben. Die Biomathematikerin F. Michor forscht jedoch nicht an neuen Wirkstoffen, sondern argumentiert, daß die zur Verfügung stehenden Chemotherapeutika nach einem völlig veralteten und vor allem suboptimalen Schema verabreicht werden. Sie hat ein von der evolutionsbiologischen Dynamik der Tumorentwicklung ausgehendes und auf Markov-Ketten basierendes mathematisches Modell entworfen, mit dem sich die optimalen Zeitpunkte und Dosen, mit denen die Chemotherapeutika zu verabreichen sind und die eine Resistenzentwicklung möglichst verhindern, berechnen lassen. Ein Beispiel ist die Behandlung von kleinzelligem Lungenkrebs mit dem Medikament Erlotinib [12,13]. Die Theorie funktionierte in ersten Laborexperimenten so gut, daß das Verfahren nun sogar seit letztem Herbst klinisch an Patienten mit dieser Form von Lungenkrebs getestet wird. Im Prinzip kann aber jedes, nach einem bestimmten Schema ablaufendes Therapieverfahren, z.B. auch Bestrahlung, durch mathematische Modellierung verbessert werden und in der Idee steckt sehr viel Potential.
Vielleicht lohnt sich auch ein Blick in die Nacktmulle (nicht Haie, entgegen einem populären Irrtum) und die therapeutische Nachahmung des Mechanismus, der sie so enorme resistent gegen Krebs macht. Der „Trick“ der Nacktmulle ist das „frühe Kontakthemmung“ (engl. early contact inhibition, ECI) genannte Phänomen, welches das Wachstum von Zellen einschränkt, sobald sie miteinander oder der extrazellulären Matrix in Kontakt kommen und das bei Nacktmullen offenbar sehr ausgeprägt ist. Seit kurzem erst weiß man jedoch, wie ECI in Nacktmullen funktioniert: sie produzieren ein besonderes hochmolekulares Hyaluronan, das sechs Mal länger als das in Menschen vorkommende ist und das Zellen, wenn es an bestimmte Oberflächenproteine bindet, offenbar extrem empfänglich für ECI macht [14]. Im Labor zeigte sich, daß es dieses langkettige Hyaluronan ist, daß die Tiere so wirksam vor Krebs schützt. Es ist nun geplant, diese Erkenntnisse auf ihren therapeutischen Nutzen bei menschlichen Krebserkrankungen hin zu erforschen.
Ganz besonders hohes Potential in der Krebstherapie kommt, endlich, der Technik des NGS zu: Ich hatte schon einmal angedeutet, daß die grobe und teilweise aufgrund äußerer Merkmale vollzogene Klassifizierung und damit auch Behandlung von Tumoren, wie sie heute noch vielfach üblich ist, die eigentliche und enorme Heterogenität dieser Gebilde ignoriert und keineswegs immer die beste Option für betroffene Patienten darstellt [15]. Die durch die oben erwähnte genomische Instabilität bedingten Mutationsereignisse in den Tumorzellen bringen eine unvorstellbare genotypische Vielfalt hervor [16], die durch die herkömmlichen diagnostischen Kategorien nicht einmal ansatzweise abgebildet wird, jedoch für eine optimale und auf den individuellen Patienten und dessen Tumor zugeschnittene Therapie berücksichtigt werden muß.
Die erste echte Hoffnung für die Ausnutzung dieser Erkenntnisse stellt die individualisierte Tumortherapie dar, die durch die routinemäßige Komplettsequenzierung von Tumorgenoms mittels NGS wohl in nicht ferner Zukunft in greifbare Nähe rücken wird. Dadurch werden Tumorkategorien (mit ihren “eines für alle”-Therapien) obsolet werden und Therapieansätze genau auf diesen einen speziellen Tumor bei diesem einen Patienten mit seinen spezifischen genetischen Eigenschaften abstimmbar sein. Erste Ansätze, etwa in einer Studie an Lungenkrebs, sind schon erkennbar [17]. Der Nutzen für die und die Veränderung in der Krebstherapie, die deutlich wirksamer sein und ebenso deutlich weniger Nebenwirkungen haben wird, wird, davon bin ich überzeugt, so groß(artig) sein, daß man diesen Umbruch als Aufklärung der (Krebs)Medizin bezeichnen könnte, die sich damit schrittweise von einer Erfahrungswissenschaft zu einer empirischen Wissenschaft verwandeln wird. Zu unser aller Nutzen.
_____
Referenzen
[1] DeNardo, D. G., Andreu, P., & Coussens, L. M. (2010). Interactions between lymphocytes and myeloid cells regulate pro-versus anti-tumor immunity. Cancer and Metastasis Reviews, 29(2), 309-316.
[2] Karnoub, A. E., & Weinberg, R. A. (2007). Chemokine networks and breast cancer metastasis. Breast disease, 26(1), 75-85.
[3] Qian, B. Z., & Pollard, J. W. (2010). Macrophage diversity enhances tumor progression and metastasis. Cell, 141(1), 39-51.
[4] de Visser, K. E., Eichten, A., & Coussens, L. M. (2006). Paradoxical roles of the immune system during cancer development. Nature reviews cancer, 6(1), 24-37.
[5] Grivennikov, S. I., Greten, F. R., & Karin, M. (2010). Immunity, inflammation, and cancer. Cell, 140(6), 883-899.
[6] Cho, R. W., & Clarke, M. F. (2008). Recent advances in cancer stem cells. Current opinion in genetics & development, 18(1), 48-53.
[7] Khandekar, M. J., Cohen, P., & Spiegelman, B. M. (2011). Molecular mechanisms of cancer development in obesity. Nature Reviews Cancer, 11(12), 886-895.
[8] Ballard-Barbash R, Berrigan D, Potischman N, Dowling E. Obesity and cancer Epidemiology. In: Berger NA, editor. Cancer and Energy Balance, Epidemiology and Overview. New York: Springer-VerlagNew York, LLC, 2010.
[9] Delmore, J. E., Issa, G. C., Lemieux, M. E., Rahl, P. B., Shi, J., Jacobs, H. M., … & Mitsiades, C. S. (2011). BET bromodomain inhibition as a therapeutic strategy to target c-Myc. Cell, 146(6), 904-917.
[10] Zuber, J., Shi, J., Wang, E., Rappaport, A. R., Herrmann, H., Sison, E. A., … & Vakoc, C. R. (2011). RNAi screen identifies Brd4 as a therapeutic target in acute myeloid leukaemia. Nature, 478(7370), 524-528.
[11] Boyle, G. M., D’Souza, M. M., Pierce, C. J., Adams, R. A., Cantor, A. S., Johns, J. P., … & Parsons, P. G. (2014). Intra-lesional injection of the novel PKC activator EBC-46 rapidly ablates tumors in mouse models. PloS one, 9(10), e108887.
[12] Chmielecki, J., Foo, J., Oxnard, G. R., Hutchinson, K., Ohashi, K., Somwar, R., … & Pao, W. (2011). Optimization of dosing for EGFR-mutant non–small cell lung cancer with evolutionary cancer modeling. Science translational medicine, 3(90), 90ra59-90ra59.
[13] Foo, J., Chmielecki, J., Pao, W., & Michor, F. (2012). Effects of pharmacokinetic processes and varied dosing schedules on the dynamics of acquired resistance to erlotinib in EGFR-mutant lung cancer. Journal of thoracic oncology: official publication of the International Association for the Study of Lung Cancer, 7(10), 1583.
[14] Tian, X., Azpurua, J., Hine, C., Vaidya, A., Myakishev-Rempel, M., Ablaeva, J., … & Seluanov, A. (2013). High-molecular-mass hyaluronan mediates the cancer resistance of the naked mole rat. Nature, 499(7458), 346-349.
[15] Burrell, R. A., McGranahan, N., Bartek, J., & Swanton, C. (2013). The causes and consequences of genetic heterogeneity in cancer evolution. Nature, 501(7467), 338-345.
[16] Alexandrov, L. B., Nik-Zainal, S., Wedge, D. C., Aparicio, S. A., Behjati, S., Biankin, A. V., … & Teague, J. W. (2013). Signatures of mutational processes in human cancer. Nature.
[17] Imielinski, M., Berger, A. H., Hammerman, P. S., Hernandez, B., Pugh, T. J., Hodis, E., … & Meyerson, M. (2012). Mapping the hallmarks of lung adenocarcinoma with massively parallel sequencing. Cell, 150(6), 1107-1120.
_____
Übersicht Krebs-Serie:
____
Disclaimer: Krebs ist ein ungeheuer komplexes Phänomen und einige Aspekte und viele Details sind bis heute nicht verstanden. Die Krebsforschung ist dabei ein überaus dynamisches, transdisziplinäres Feld, das jeden Tag so viele neue Erkenntnisse hervorbringt, daß man kaum Schritt halten kann und diese Serie erhebt daher keinesfalls den Anspruch, eine auch nur annähernd erschöpfende Darstellung von Krebs zu liefern und alle wichtigen Punkte ausreichend zu berücksichtigen. Ihr Zweck ist vielmehr, einige Grundprinzipien, die bei (fast) allen Krebserkrankungen zugrunde liegen, zu verdeutlichen und den Gegner Krebs so vorzustellen, wie er ist: schnell, flexibel, „heimtückisch und gerissen“ – aber nicht unbesiegbar…



Kommentare (20)