Kürzlich erst habe ich über den Beitrag verschiedener traditioneller Pseudomedizinen zur Ausrottung bedrohter Arten berichtet. In diesem Bericht habe ich auch die Untersuchung von 26 OTC TCM-Präparaten erwähnt und deren nicht selten falsch angegebene, bedenkliche und potentiell gesundheitsgefährdende Zusammensetzung und, im Falle der Bufotenin-Injektion, tödliche Wirkung. Als Reaktion auf den Beitrag erhielt ich eine ganze Reihe von Zuschriften, manche besorgt, manche interessiert, zu der Frage, ob bekannt sei, welche Rolle TCM & Co. in der forensischen Medizin bzw. als mögliche Todesursachen spielen.
Diese Frage wurde schon vor einer Weile von R. Byard untersucht [1] und seine Ergebnisse will ich hier zusammenfassen.
In meinem Artikel schrieb ich, daß die WHO schätzt,
daß 80% der in Entwicklungsländern lebenden Menschen auf Mittel der traditionellen Medizinen zurückgreifen , wodurch also ein gewaltiger Bedarf belegbar und ein entsprechend großer Handel motiviert ist
Aber die Popularität solcher Mittel nimmt auch in den westlichen Industrieländern stetig zu und die Marktgröße in Europa wurde bereits 2003 auf ca. 340 Mio € geschätzt [2]. Hinzu kommt, daß der Zugang zu solchen Produkten meist schlecht bis gar nicht reguliert ist und in vielen Ländern auch gänzlich ohne Verschreibung ermöglicht wird. Um die Gründe für die (häufig heimliche, d.i. dem behandelnden Arzt verschwiegene) Einnahme solcher Produkte trotz verfügbarer echter Medikamente in Industrieländern mit guter Krankenversorgung, etwa das Bedürfnis, die eigene Therapie selbst zu kontrollieren, oder der Irrglaube, diese Produkte seien „natürlich“ und daher harmloser als die industrielle „Chemie“, soll es hier allerdings nicht gehen.
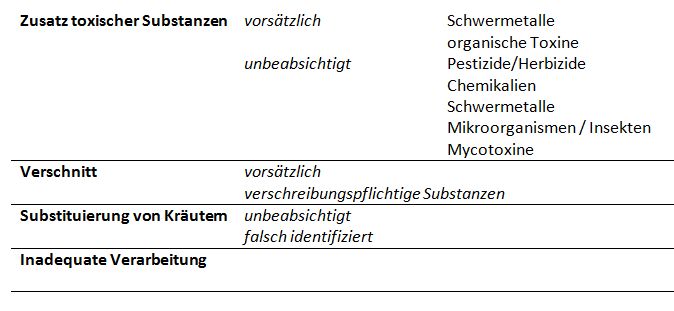
Wir betrachten stattdessen die nicht unerhebliche forensische Relevanz traditioneller Kräuterpräparate (TKP), die sich durch die extrem hohe Exposition bei nicht selten toxischen Inhaltsstoffen und mangelnder Regulation ergibt. Es gibt zahlreiche Möglichkeiten, wie bedenkliche und sogar gefährliche Inhaltsstoffe in TKPs gelangen können:
Zu den Schwermetallen, die bereits in TKPs, teils in potentiell letalen Konzentrationen, gefunden wurden, zählen Quecksilber, Blei, Thallium, Kadmium, Kupfer, Eisen, Mangan, Nickel, Zink und Arsen [2,3] und es existieren Berichte über durch Blei verursachte Enzephalopathien und akute Quecksilbervergiftungen [4]. Kinder sind wegen ihres geringen Körpergewichts und noch nicht voll ausgeprägter Entgiftungsfähigkeit der Leber stärker gefährdet durch TKPs als Erwachsene: so erlitt in einem Fall ein 5-jähriger, den man mit „Tibetanischen Kräutervitaminen“ mißbehandelt hatte, eine schwere Bleivergiftung, weil er über 5 Jahre hinweg insgesamt 63 g Blei aufgenommen hatte [5]. In einem anderen Fall hatten die Eltern ihrem 5-jährigen Sohn zur Therapie seines Retinoblastoms durch Verabreichung eines indischen TKPs eine Arsenvergiftung beigebracht [6].
Weitere Beispiele umfassen das TCM-Präparat Chan Su, das u.a. gegen Halsweh verabreicht wird, enthält das giftige Sekret verschiedener Kröten (u.a. Bufo melanosticus Schneider), worin sog. Bufadienolide enthalten sind, die das Herzkreislaufsystem stimulieren und potentiell tödliche Nebenwirkungen, wie Arrhythmien und Krampfanfälle haben können [7,8]. Fulminantes Leberversagen, wodurch der Patient transplantationspflichtig wird oder gleich stirbt, wurde verursacht durch „Kava“ (Piper methysticum), „Pennyroyal“ (Mentha pulegium), Jin bu huan und andere Präparate, von denen eines ironischerweise als „ewiges Leben“ bezeichnet wird [9,10].
Der in Skeptikerkreisen wohlbekannte Homöopathie-Kritiker Edzard Ernst faßte die Probleme, die in solchen Fällen auftreten können wie folgt zusammen: „medizinische unqualifizierte Heiler, fehlende Produktstandards, nicht deklarierte Ingredienzen, fehlende Information zur Anwendung und Langzeitverwendung“ [11].
Bei der Herstellung von TKPs kommt es regelmäßig vor, daß eigentlich für das Präparat vorgeschriebene Inhaltsstoffe durch andere ersetzt werden, entweder versehentlich, durch Verwechslung, oder absichtlich, etwa um Kosten zu sparen oder weil eine seltene Ingredienz nicht verfügbar ist. Solche Ersatzsubstanzen können dann unter Umständen anders wirken oder sogar giftig sein, wie in einem Fall aus Belgien, in dem in einem Mittel zum Abnehmen offenbar die Originalkomponente Stephania teranda durch Aristolochia fangchi ersetzt worden war, welche die nierentoxische Aristolochiasäure enthält, die terminales Nierenversagen verursachte. In einem Fall von Verwechslung von Gentiana sepcies mit Podophyllum emodi kam es zu Podophyllin-Vergiftung und Störungen von Leber, Niere und GI-Trakt sowie bleibenden neurologischen Schäden [4].
Aber auch durch unzureichende oder unvollständige Verarbeitung pflanzlicher Bestandteile kann es zu toxischen Effekten von TKPs kommen [2, 12]. Die Aconitumwurzel beispielsweise muß gründlich gewässert und gekocht werden, um ihre Toxizität zu reduzieren. Wird dies unterlassen, kann das verabreichte Präparat eine Aconitumvergiftung hervorrufen, die mit Herzstillstand oder Arryhthmie einhergehen und so auch tödlich enden kann und Aconitum ist die Ursache der meisten schweren Vergiftungen nach Einnahme chinesischer TKPs [4].
Nicht wenige Hersteller von TKPs, die zurecht an der Wirksamkeit ihrer Gebräue zweifeln, sind dazu übergegangen, ihre Produkte mit richtigen Medikamenten zu versetzen, um ihnen so den Anschein der Wirksamkeit zu verleihen und die Liste der nachgewiesenen Substanzen ist lang. In manchen Ländern, z.B. Taiwan, wurden Standardarzneistoffe in einem Viertel aller untersuchten TKPs nachgewiesen. Natürlich wird der Zusatz solcher Substanzen nicht deklariert und so kann es vorkommen, daß ein Patient für ihn völlig ungeeignete Mittel einnimmt ohne es zu wissen. So in dem Fall eines Epileptikers, der nach einer Phenytoin-Vergiftung ins Koma fiel, weil diese Substanz einem angeblich ausschließlich traditionell-chinesische Inhaltsstoffe enthaltendem TKP gegen Krampfleiden beigemengt war, das er eingenommen hatte [13]. Es gibt aber auch zahlreiche Berichte von allergischen Reaktionen bis hin zum Schock wegen nicht deklarierter Wirkstoffe, gegen die die betroffenen Patienten allergisch waren.
Ein weiteres Problem mit TKPs besteht in den potentiellen Wechselwirkungen mit richtigen Medikamente, deren Wirkung durch TKPs verstärkt oder abgeschwächt werden kann, oder die zusammen mit dem TKP völlig unvorhergesehene, idiosynkratische Effekte hervorrufen können [14]. So können TKPs etwa die Aufnahme anderer Substanzen verbessern und die Ausscheidung reduzieren. Besonders berüchtigt ist hier das Johanniskraut, das die Wirkung von Warfarin und Cyclosporin reduziert und Zwischenblutungen bei Frauen auslöst, die mit der Pille verhüten. Es reduziert zudem die Bioverfügbarkeit von Theophyllin, Amitryptilin, Indinavir (ein Anti-HIV-Wirkstoff) und Methadon (wodurch es zum Wiedereinsetzen von Entzugserscheinungen kommen kann). Und das ist nur eines von zahlreichen Beispielen. Aber nicht nur Substanzinteraktion von TKPs kann gefährlich sein, auch die Einnahme von TKPs vor Operationen kann zu schweren Problemen führen und die Amerikanische Gesellschaft für Anästhesiologie empfiehlt sogar, 2 Wochen vor einer OP keine TKPs einzunehmen [15].
Hier ein Überblick über die durch TKP ausgelösten Krankheitsbilder und Symptome
Was bedeutet all das nun für die forensisch-medizinische Diagnostik und Todesursachenfeststellung?
Zunächst mal ist festzustellen, daß es große Schwierigkeiten bereiten kann, festzustellen, welche Dosis eines TKPs tödlich ist, wie und ob überhaupt ein bestimmtes Kraut den Tod verursachen bzw. dazu beitragen kann. Ebenfalls problematisch ist der Mangel an diagnostischen pathologischen Befunden während der Obduktion. Die Interpretation der möglichen Rolle von TKPs ist dann besonders heikel und auch von medizinrechtlicher Relevanz, wenn die Produkte vor dem Tod anstelle verschriebener Medikamente eingenommen wurden. Man denke hier an Fälle von Kindern, deren Eltern ihnen zur Behandlung etwa einer Krebserkrankung TKPs verabreicht und auf den Einsatz von Chemo- und Strahlentherapie verzichtet haben. Hier ist dann im Todesfall die Frage der Schuld der Eltern und ggf. der Verbleib des Sorgerechts für noch lebende Kinder zu klären.
Es ist angesichts der zunehmenden Popularität und Verbreitung von TKPs jedenfalls davon auszugehen, daß sich Fälle von forensischer Relevanz im Zusammenhang mit TKPs immer häufiger ereignen werden. Daher sollten Auflistungen von Drogen und Medikamenten, die an Tat- und Sterbeorten erstellt werden, grundsätzlich auch dort vorfindliche TKPs einschließen und wenn im Rahmen der Obduktion eine ungewöhnliche Medikamentenwirkung festgestellt wird, sollte immer auch eine mögliche Interaktion mit TKPs erwogen werden. Außerdem gilt es, das Bewußtsein dafür zu schärfen, daß TKPs eine Rolle spielen können bei ungewöhnlichen oder ungünstigen Verläufen von medizinischen Eingriffen und Operationen.
Festzustellen bleibt, daß die Einnahme von TKPs durchaus riskant sein kann, insbesondere, wenn sie zusätzlich zu oder anstelle von richtigen Arzneistoffen eingenommen werden und daß dieses Risiko in den meisten Fällen durchaus nicht mit besserer Wirksam- oder Verträglichkeit erkauft wird.
____
Referenzen
[1] Byard, R. W. (2010). A review of the potential forensic significance of traditional herbal medicines. Journal of forensic sciences, 55(1), 89-92.
[2] Chan, K. (2003). Some aspects of toxic contaminants in herbal medicines. Chemosphere, 52(9), 1361-1371.
[3] Ko, R. J. (1998). Adulterants in Asian patent medicines. New England Journal of Medicine, 339(12), 847-847.
[4] Chan, T. Y., Chan, J. C., Tomlinson, B., & Critchley, J. A. J. H. (1993). Chinese herbal medicines revisited: a Hong Kong perspective. The Lancet, 342(8886), 1532-1534.
[5] Moore, C., & Adler, R. (2000). Herbal vitamins: lead toxicity and developmental delay. Pediatrics, 106(3), 600-602.
[6] Muzi, G., dell’Omo, M., Madeo, G., Abbritti, G., & Caroli, S. (2001). Arsenic poisoning caused by Indian ethnic remedies. The Journal of pediatrics, 139(1), 169.
[7] Dasgupta A. (2003). Review of abnormal laboratory test results and toxic effects due to use of herbal medicines. Am J Clin Pathol;120:127–37.
[8] Barry TL, Petzinger G, Zito SW. (1996). GC⁄ MS comparison of the West Indian aphrodisiac ‘‘Love Stone’’ to the Chinese medication ‘‘Chan Su’’: bufotenine and related bufadienolides. J Forensic Sci;41:1068–73
[9] Webb AN, Hardiker W, Cranswick NE, Somers GR. (2005). Probable herbal medication induced fulminant hepatic failure. J Paediatr Child Health;41:530–1.
[10] Skoulidis F, Alexander GJM, Davies SE. (2005).Ma huang associated acute liver failure requiring liver transplantation. Eur J Gastroenterol Hepatol;17:581–4
[11] Ernst E. (2002).Toxic heavy metals and undeclared drugs in Asian herbal medicines. Trends Pharmacol Sci;23:136–9
[12] Ko R. (2006). Safety of ethnic & imported herbal and dietary supplements. Clin Toxicol;44:611–6
[13] Lau KK, Lai CK, Chan AYW. (2000). Phenytoin poisoning after using Chinese proprietary medicines. Hum Exp Toxicol;19:385–6
[14] Brazier NC, Levine MAH. (2003).Drug-herb interaction among commonly used conventional medicines: a compendium for health care professionals. Am J Ther;10:163–9
[15] Dasgupta A, Bernard DW. (2006). Herbal remedies. Effects on clinical laboratory tests. Arch Pathol Lab Med;130:521–8.




Kommentare (17)