Wer blickt noch durch?
In den Gesundheitswissenschaften stellt man seit geraumer Zeit fest, dass sich viele Menschen mit Gesundheitsinformationen schwer tun. Kein Wunder: Das Gesundheitswesen ist ein höchst kompliziertes System, dessen Funktionsweise auch Fachleute im Einzelnen nicht durchdringen, und Informationen darüber, was der Gesundheit schadet oder nicht und welche Behandlungen nützen oder schaden, muss man oft aus wie eine Nadel aus einem Heuhaufen von Unsinn heraussuchen. Ist Margarine ungesund? Soll man Kaffee meiden? Wie gefährlich ist Glyphosat? Was ist mit einem Gläschen Wein am Abend? Soll man zur Mammographie? Oder, als Mann, zum PSA-Screening? Soll man sich gegen Grippe impfen lassen, obwohl die Impfung vergleichsweise wenig wirksam ist? Sind die Masern eine schlimme Krankheit? Kann Homöopathie auch schaden? Was bedeutet ein HbA1c-Wert von 7 %? Wie lange sollte man sich täglich bewegen, und eher mäßig oder so, dass man schwitzt? An apple a day keeps the doctor away – stimmt das wirklich? Was bedeutet “selten” bei den Nebenwirkungen auf dem Beipackzettel? Was macht der Gemeinsame Bundesausschuss, was das IQWIG, was das IQTIG, was das INEK und was der Bewertungsausschuss? Hat der Bewertungsausschuss auch ein Institut?
Viele Leute werden bei der einen oder anderen Frage googeln und dann mit einer Flut von unterschiedlichen, sich manchmal auch widersprechenden Informationen überschüttet. Was stimmt? Und was tun, wenn sich da und dort selbst die Wissenschaft nicht ganz sicher ist?
Gesundheitskompetenz
Die Fähigkeit, sich in dieser Situation zurechtzufinden, wird seit einigen Jahren mit dem Begriff „Gesundheitskompetenz“ bezeichnet. Oder „health literacy“, wer es lieber neudeutsch mag.
„Gesundheitskompetenz“ bezeichnet, so das Robert Koch-Institut, einer gängigen Definition folgend, die „Fähigkeiten und Fertigkeiten, Gesundheitsinformationen zu finden, zu verstehen, zu bewerten und für gesundheitsbezogene Entscheidungen anzuwenden“.
Gesundheitskompetenz hat also etwas mit Fähigkeiten, Wissen und Handeln zu tun. Und klar ist auch: Gesundheitskompetenz ist ein relationales Konzept: Je unübersichtlicher die Lage, desto höher die Anforderung an die Kompetenz. Wenn auf einem Lebensmittel die Inhaltsstoffe gut gekennzeichnet sind, sind in dieser Hinsicht die Anforderungen an die Gesundheitskompetenz geringer. Wenn man in ein fremdes Land kommt, dessen Gesundheitssystem man nicht kennt und das wenig Orientierungshilfen für Zuwanderer bereitstellt, sind die Anforderungen an die Gesundheitskompetenz der Zuwanderer groß.
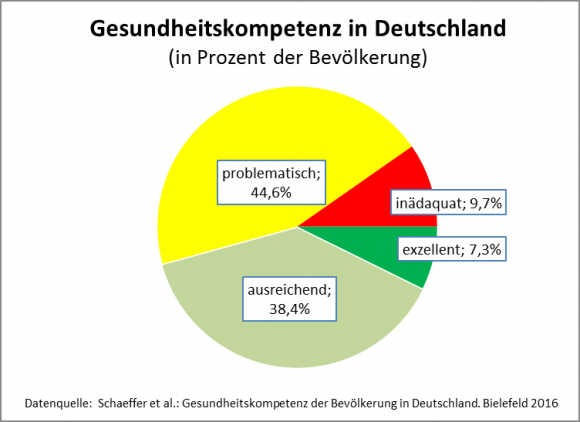
Wie es mit der Gesundheitskompetenz an sich beschaffen ist, wird mit Fragebögen international erhoben. Demnach liegt Deutschland im Ländervergleich im Mittelfeld, knapp die Hälfte der Deutschen verfügt einer Referenzstudie zufolge über eine ausreichende oder gute Gesundheitskompetenz.
Wie bei vielen gesundheitsbezogenen Merkmalen ist auch hier ein Sozialgradient zu beobachten: Die oberen Sozialstatusgruppen haben bessere Werte bei der Gesundheitskompetenz als die unteren Sozialstatusgruppen. 62 % der Menschen mit geringem Bildungsniveau haben eine nicht ausreichende Gesundheitskompetenz, und 78 % der Menschen mit niedrigem Sozialstatus. Ergo: Man muss die Gesundheitskompetenz vor allem der unteren Sozialstatusgruppen fördern. Muss man? Oder bilden die Fragebögen Defizite der Gesundheitskompetenz der oberen Sozialstatusgruppen nur weniger gut ab?
Nationaler Aktionsplan Gesundheitskompetenz
Darüber, was die Fragebögen wirklich erfassen, welche Verhaltensnormen sie implizit propagieren, inwiefern die Daten länderübergreifend vergleichbar sind und welche praktischen Folgen aus den Ergebnissen zu ziehen sind, gibt es heftige Kontroversen. Dessen ungeachtet, hat die Bundesregierung in der letzten Legislaturperiode einen „Nationalen Aktionsplan Gesundheitskompetenz“ aufgelegt. Das ist erst einmal positiv. Wenn es Menschen leichter gemacht werden soll, sich im Gesundheitsdschungel zurechtzufinden, ist das zu begrüßen. Ob es klappt, wird man sehen. Nationale Aktionspläne sind ein Instrument, um Bewegung in eine Sache zu bringen. Manchmal wird etwas daraus, manchmal nicht.
Die Gesundheitskompetenz ist ein schillerndes Ding. Manche theoretische Überlegungen dazu sind durchaus anspruchsvoll. Da ist z.B. auch die Rede von kritischen Kompetenzen. Eine Bürgerinitiative gegen Fluglärm aufzubauen, würde beispielsweise unter ein solches Verständnis von Gesundheitskompetenz fallen. Die Operationalisierung des Konzepts zur Messung der Gesundheitskompetenz in der Bevölkerung geht schon erkennbar mit gravierenden Einschränkungen einher, und die politische Instrumentalisierung des Konzepts hat klare Tendenzen dahingehend, dass die Leute gefälligst lernen sollen, das zu tun, was man in Bezug auf die Gesundheit von ihnen erwartet. Nicht rauchen, wenig Alkohol trinken, ausreichend bewegen und gesund ernähren.
Fragen
Was ist, wenn sich jemand der Risiken des Rauchens völlig bewusst ist, aber trotzdem rauchen will? Gehört also auch die Kompetenz, für sich eine Risikoabwägung gegen die Empfehlungen der Fachleute zu treffen, zur Gesundheitskompetenz? Schließlich besteht das Leben nicht nur daraus, die Gesundheit zu optimieren. Und inwiefern ist Gesundheitskompetenz auch von Politikern zu fordern, damit sie z.B. wissen, wie eng soziale Lage und Gesundheit verknüpft sind, oder nicht behaupten, Homöopathie-Seminare würden die Gesundheitskompetenz der Bevölkerung erhöhen, oder der Autoindustrie den Rücken stärken, egal was an Feinstaub und Stickoxiden aus dem Auspuff kommt? Müssten vielleicht sogar Organisationen – Ministerien, Krankenkassen, Verbände usw. – gesundheitskompetent sein?
Wohin geht die Reise?
Derzeit ist offen, wohin die Sache mit der Gesundheitskompetenz führt. Wenn daraus ein Belehrungs- und Bevormundungskonzept der akademisch-politischen Elite für den Rest der Bevölkerung wird, wäre das unter machttheoretischen Gesichtspunkten wohl ein erwartbares Selektionsergebnis, aber gesundheitswissenschaftlich eine Bankrotterklärung.




Kommentare (9)